埼玉県立がんセンター > 診察関連部門・診察科のご案内 > 診療科のご案内 > 放射線治療科
ここから本文です。
掲載日:2026年5月1日
放射線治療科
はじめに
こちらをご覧になるかたは、担当の先生から「放射線治療」という言葉を初めて聞いて不安に感じているかもしれません。放射線治療はがんを治す目的から、痛みなどの症状を緩和する目的まで、様々な場面でがん治療に関わっています。実際には「手術ができないから」ではなく、「放射線治療が良い」という場面は少なくありません。
海外ではがん患者の約半数が放射線治療を受ける一方で日本では3割以下とされており、放射線治療ががん患者さんに適切に届いていない現状が示唆されます。
ご自身のがんを調べる中で「放射線治療はどうなの?」と思った場合には主治医に御相談してください。ご自身で希望して放射線を受けに来たという方もいらっしゃいますし、主治医だけでなく放射線治療科での説明を聞いた上で、納得して手術や薬物療法を受けられたという方もいます。
当科の紹介
当科では年間約1400人の患者さんを治療しています。一方で同規模の施設の中ではスタッフ数(医師、看護師、医学物理士)が少ないことが安定して医療を提供をするための課題と考え、施設内外に働きかけております。
当科は日本臨床研究グループ(JCOG)などの多施設共同試験や、企業治験などに他の診療科と共に参加し、がん治療の発展に協力しつつ、他施設の目にさらされつつ切磋琢磨しています。また、科の中でも日々カンファレンスを行い、様々な意見をぶつけあうことで最善な治療を目指しています。
なお、埼玉県に施設が無い粒子線治療(重粒子、陽子線)等については、我々も群馬大学腫瘍放射線学教室グループの一員であり、群馬大学重粒子線センター全臓器別委員会に委員として参加しています。必要な患者さんには選択肢として情報提供、また群馬大学、QST病院、神奈川県立がんセンターといった重粒子線治療や、陽子線治療の実施施設に紹介をいたします。
放射線治療をご検討の方へ
当院放射線治療科では、がん診療における標準的な放射線治療から、高精度放射線治療、ならびに症状緩和を目的とした放射線治療まで、幅広い診療を行っています。がんの種類や進行度、患者さんの全身状態、これまでに受けてきた治療内容などを総合的に評価し、患者さん一人ひとりにとって最適な治療を提供することを目標としています。
なお、院外医療機関から放射線治療科への直接のご紹介は原則としてお受けしておりません。まず当院の領域別がん診療科にご紹介いただき、当院としての治療方針が決定された後に、院内紹介という形で放射線治療科が関与する体制をとっています。
例外として、放射線治療期間中の入院が不要で、当科のみで対応可能な以下の疾患については直接の御紹介をお受けしております。
・早期肺がんへの定位照射(照射回数 4回 or 8回)
→ 初診から約1週間以内に計画CT、 翌々週ころに照射
・乳癌術後への術後照射(温存後、乳房切除後 照射回数16回±ブースト4回)
→ 初診当日あるいは数日後に計画CT、おおむね1週間以内に照射開始
この体制をとる理由として、他院と当院での治療方針が必ずしも一致するとは限らないこと、診療科ごとに異なる判断で治療が進むことを避け、院内で一貫した方針のもとにがん治療を行う必要があることが挙げられます。また、放射線治療科は一般病床を有していないため、治療中の状態悪化や入院対応が必要となった場合には、主治診療科との密接な連携が不可欠です。患者さんに安全で質の高い医療を提供するための体制として、ご理解ください。
核医学(RI)治療については、火曜日のみ非常勤医師による専門外来を開設しています。初診の際は火曜日のRI初診枠をご予約ください。当科では、甲状腺癌に対するヨード(I-131)内用療法、去勢抵抗性前立腺癌の骨転移に対する塩化ラジウム(Ra-223)治療を行っています。
※神経内分泌腫瘍と転移性前立腺癌に対する核医学治療の初診、御相談は消化器内科、泌尿器科が担当しております。
|
疾患 |
放射線治療の紹介先 |
備考 |
|
|
基本的に全ての患者 |
原発の診療科 |
||
|
乳癌術後照射 肺定位照射 麻痺の無い 緩和照射※ |
放射線治療科 |
※照射部位が決められる画像(1か月以内のCTまたはMRI + 過去の画像)が必要です。 |
|
|
脳定位照射(単発、多発) |
脳神経外科 |
MRIは当院で再撮影します |
|
|
・ヨード内用療法※ ・ゾーフィゴ治療 |
放射線治療科内 RI内用療法初診 |
※治療は6か月待ちです |
|
|
ルタテラ治療 |
消化器内科 |
||
|
前立腺癌根治、術後 PSMA関連 |
泌尿器科 |
|
|
放射線療法とは
放射線療法は、高エネルギーの放射線(当院では主にエックス線)を用いてがん細胞の増殖能力を低下させ、がんの制御や症状の改善を目的とする治療法です。がんの根治を目指す治療としてだけでなく、再発予防、さらには痛みや出血、圧迫症状などを和らげる目的でも重要な役割を担っています。
がん細胞は正常な細胞と比べて、放射線によって生じた損傷を修復する能力が低いという特徴があります。このため、少量の放射線を複数回に分けて照射することで、正常細胞の回復を保ちながら、がん細胞を効果的に死滅させることが可能となります。通常は1日1回、週5回の照射を基本とし、治療期間は数日から約7週間程度まで、疾患や治療目的によって異なります。
近年では、画像誘導技術や治療計画装置の進歩により、病変部に高精度に照射する定位放射線治療や、正常臓器への線量を抑える強度変調放射線治療が可能となりました。これにより、治療効果の向上と有害事象の軽減が期待でき、条件を満たす場合には過去に放射線治療を受けた部位への再照射も検討されます。
高精度放射線治療(IMRT、SRT)
コンピューター技術の進歩により、「照射する範囲の自由度」「放射線の強弱調整」「照射する精度」が10-20年前とは隔世の感があります。照射すべき部位だけに照射し、余計な部位にはなるべく照射しないようにでき、照射する強さも場所によって変えられるのがIMRT(強度変調放射線治療)という技術です。最近ではIMRTの技術を活用することが多いですが、最終的にピンポイントで高線量を照射する治療方法がSRT(定位照射)です。10年前は特殊な治療方法の代表でしたが、現在は必要に応じて使いこなすべき治療技術となっています。
これらの技術を安全に正確に運用するためには、新しい治療装置と、日々の品質管理が必要です。放射線技師だけでなく、医学物理士という専門職が放射線治療の精度管理と、高精度治療の治療計画作成に必須です。
治療実績(2024年度)
当院放射線治療科では、2024年度に1,418人の患者さんに放射線治療を実施しました。小児以外の全身の疾患に対しての治療を行っています。
外部照射は1,397人に実施され、そのうちIMRT(強度変調放射線治療)は436人、脳SRT(定位照射)は89人、体幹部定位照射は79人に行われました。腔内照射は62人、組織内照射(主にハイブリッド照射)は19人に施行しています。
頭頸部癌、乳癌、肺癌、前立腺癌、婦人科癌をはじめ、消化管癌、血液腫瘍、脳腫瘍、骨・軟部腫瘍など、多岐にわたる疾患に対して放射線治療を行っています。
| 2024年度 | |
|
総治療患者数 |
1418 |
|
外部照射 |
1397 |
|
IMRT |
436 |
|
脳定位照射 |
89 |
|
体幹部定位照射 |
79 |
|
腔内照射 |
62 |
|
組織内照射(主にハイブリッド照射) |
19人 |
| 原発巣別新規患者数 | |
|
脳脊髄腫瘍 |
11 |
|
頭頸部腫瘍 |
153 |
|
食道癌 |
55 |
|
肺癌、縦隔腫瘍 |
197 |
|
乳癌 |
267 |
|
肝胆膵癌 |
19 |
|
胃・小腸・大腸 |
74 |
|
婦人科腫瘍 |
110 |
|
泌尿器系腫瘍 |
177 |
|
うち、前立腺癌 |
143 |
|
造血器リンパ系腫瘍 |
44 |
|
皮膚・骨・軟部腫瘍 |
33 |
|
その他 |
16 |
放射線治療装置
当院では、さまざまな治療に対応可能な外部照射装置を4台備えています。汎用型高性能治療装置、IMRT・定位照射専用装置、高精度脳定位照射対応装置を配置し、疾患や治療目的に応じて最適な装置を選択しています。
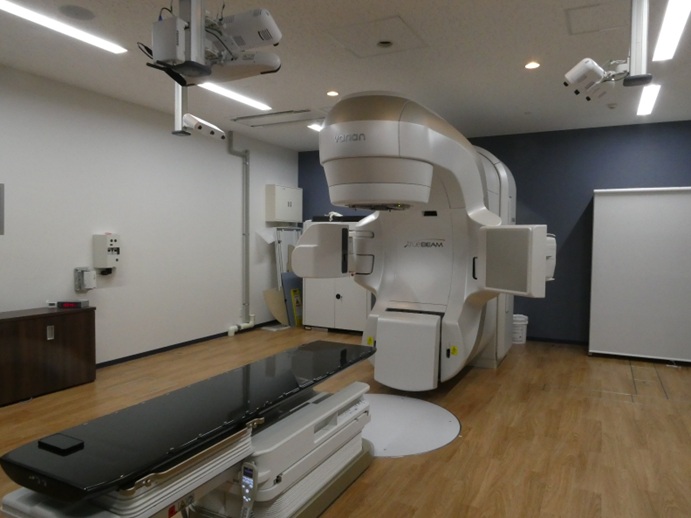
| 汎用型高性能治療装置(Varian社 TrueBeam) |
|---|
| 何でもできます。特徴としては、表面の形状を赤外線で認識し、位置合わせに有用 |
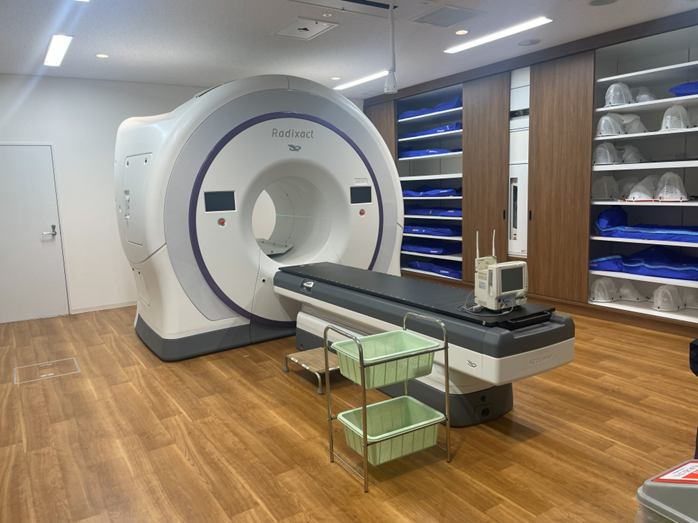
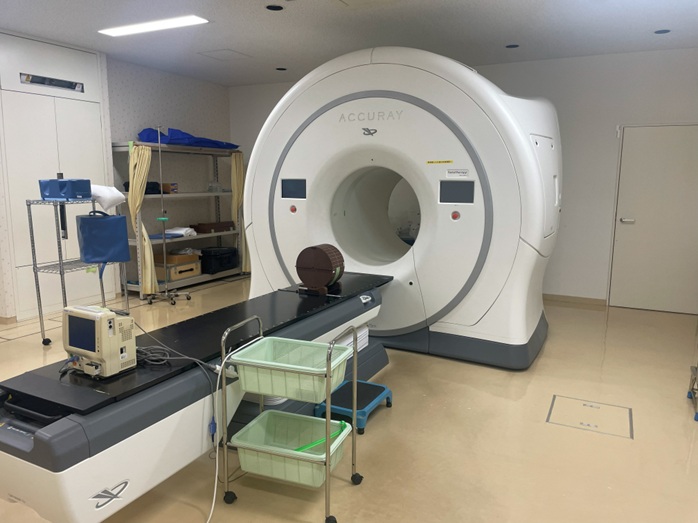
| IMRT・SRT専用機(Accuray社 Radixact) |
|---|
| トモセラピー系の最新機種。腫瘍や金属マーカーを自動追尾しての照射が可能 |
| IMRT・SRT専用機(Accuray社 TomoTherapy) |
|---|
| トモセラピー系の機種。IMRT専用機 |

| 高精度脳定位照射対応装置(Brainlab社 Novalis) |
|---|
|
1㎜の精度で行う脳定位照射対応機種。エレメントと の組み合わせで多発脳転移への同時ピンポイント照射が可能に |
| 診療科目 | 月曜日 | 火曜日 | 水曜日 | 木曜日 | 金曜日 |
| 放射線科(治療) | 工藤 滋弘 | 工藤 滋弘 | 工藤 滋弘 | 工藤 滋弘 | 工藤 滋弘 |
| 牛島 弘毅 | 牛島 弘毅 | 牛島 弘毅 | 牛島 弘毅 | 牛島 弘毅 | |
| 松井 利晃 | 松井 利晃 | 松井 利晃 | 松井 利晃 | 松井 利晃 | |
| 宇佐美 礼央 | 宇佐美 礼央 | 宇佐美 礼央 | 宇佐美 礼央 | 宇佐美 礼央 | |
| 曾田 楽章 | 曾田 楽章 | 曾田 楽章 | 曾田 楽章 | 曾田 楽章 | |
| 核医学(RI)治療 | 市川 聡裕 |
※医師名に「初」の記載があるものは「初診」のみ、「再」は「再診」のみ、記載がないものについては初・再診ともに行っています。
スタッフ
工藤 滋弘 クドウ シゲヒロ
 科長兼診療部長/平成17年 群馬大学卒 群馬大学大学院医学系研究科卒
科長兼診療部長/平成17年 群馬大学卒 群馬大学大学院医学系研究科卒
|
専門 |
放射線治療 |
|---|---|
|
資格 |
日本医学放射線学会 放射線治療専門医 医学博士 |
島野 靖正 シマノ ヤスマサ
副部長/平成9年 北里大学卒
|
専門 |
放射線診断 (核医学) |
|---|---|
|
資格 |
日本核医学会核医学専門医、日本医学放射線学会放射線科専門医、 日本内科学会総合内科専門医、日本腎臓学会腎臓専門医、 日本透析医学会透析専門医、日本老年医学会老年病専門医、 日本認知症学会、認知症専門医・指導医 |
牛島 弘毅 ウシジマ ヒロキ
 医長/平成19年 群馬大学卒 群馬大学大学院医学系研究科卒
医長/平成19年 群馬大学卒 群馬大学大学院医学系研究科卒
|
専門 |
放射線治療 |
|---|---|
|
資格 |
日本医学放射線学会 |
松井 利晃 マツイ トシアキ
医長/令和3年 群馬大学大学院卒
|
専門 |
放射線治療 |
|---|---|
|
資格 |
放射線治療専門医 日本がん治療認定医機構 がん治療認定医 |
宇佐美 礼央 ウサミ レオ
 医員/令和5年 金沢大学卒
医員/令和5年 金沢大学卒
|
専門 |
放射線治療科 |
|---|
曾田 楽章 ソダ ラクアキ
 医員/令和6年 群馬大学医学部医学科卒
医員/令和6年 群馬大学医学部医学科卒
市川 聡裕 イチカワ アキヒロ
 非常勤/平成5年 金沢大学卒
非常勤/平成5年 金沢大学卒
|
専門 |
画像診断、核医学診断、IVR |
|---|---|
|
資格 |
日本医学放射線学会専門医、日本核医学学会専門医 |
お問い合わせ
より良いウェブサイトにするためにみなさまのご意見をお聞かせください